🩸 Introdução: de apenas um exame alterado a avaliações complexas
As alterações no sangue são um tema de grande importância na medicina, especialmente na hematologia.
Estudar as alterações no sangue pode fornecer informações valiosas sobre a saúde do paciente.
A análise de alterações no sangue é essencial para o diagnóstico precoce de muitas doenças.
🔬 O que é o hemograma e por que ele é tão importante
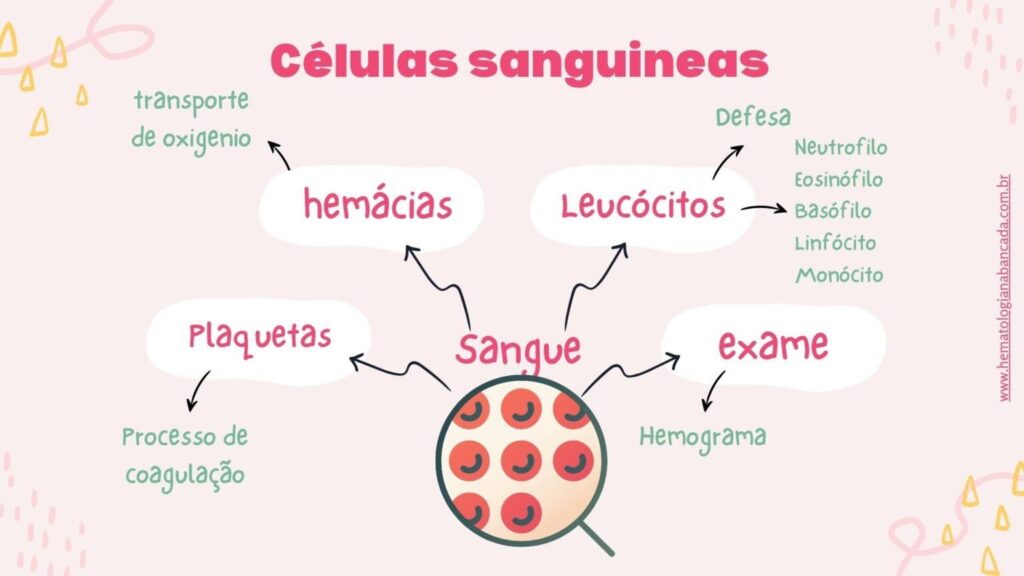
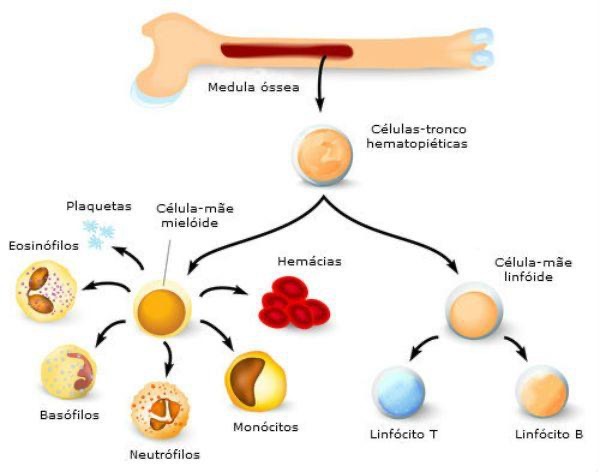
Na hematologia o principal exame de sangue é o hemograma, um exame muito completo que nos mostra a saúde do sangue em três partes importantíssimas com funções diferentes que refletem o funcionamento do nosso organismo.
O hemograma avalia três principais componentes:
- Glóbulos vermelhos (hemácias)
- Glóbulos brancos (leucócitos)
- Plaquetas
Essas células são produzidas na medula óssea que é a nossa fábrica de sangue, que mandam células já maduras para a circulação depois de já prontas.
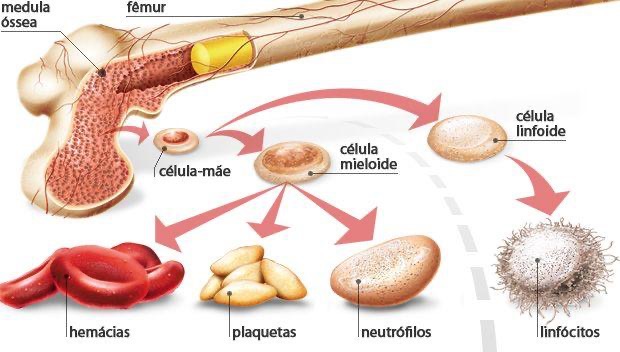
Qualquer alteração na etapa de produção ou circulação dessas células pode se refletir em alterações no hemograma.
Estar ciente das alterações no sangue é vital para qualquer profissional de saúde.
Essas alterações no sangue podem ocorrer devido a diversos fatores, incluindo infecções e deficiências nutricionais.
Compreender as alterações no sangue é crucial para o tratamento adequado do paciente.
Muitas dessas alterações não significam doença grave e exigem avaliação e investigação, outras já podem indicar problemas reais.
Esses problemas vão desde:
- Deficiências nutricionais
- Infecções
- Doenças autoimunes
- Até cânceres do sangue
Por isso, interpretar corretamente o hemograma é essencial.
A verdade é que as alterações no sangue são frequentes.
Alguns resultados podem ser sinais iniciais de doenças importantes.
1. Anemia
É uma das alterações mais comuns. Essa alteração é decorrente de redução da hemoglobina que é componente dos glóbulos vermelhos do sangue
As hemácias são responsáveis por transportar oxigênio.
As alterações no sangue podem variar em gravidade e implicações clínicas.
Causas frequentes:
- Deficiência de ferro
- Falta de vitamina B12
- Doenças crônicas (como insuficiência renal)
- Câncer no sangue ( leucemia, mieloma)
- Sangramentos ocultos (inclusive tipos de cânceres sólidos como intestino)
As alterações no sangue podem ser tanto benignas quanto indicativas de condições mais sérias.
Sintomas:
- Cansaço
- Falta de ar
- Palidez
- Tontura
- Palpitação

Saiba mais sobre anemia em:
https://lessandrabazihematologia.com/anemia-uma-forma-simples-de-entender/: 10 Alterações no sangue: o que significam e quando se preocuparIdentificar alterações no sangue é um passo importante na avaliação de saúde geral.
2. Policitemia (hemoglobina alta) – “sangue grosso”
Menos comum, mas importante.
É o oposto da anemia. Aqui há um excesso de hemoglobina ou de glóbulos vermelhos, que damos o nome de policitemia. O excesso também pode causar consequências importantes
Pode ser assintomática inicialmente, mas, à medida que a viscosidade sanguínea aumenta, surgem manifestações clínicas características.
Sintomas mais comuns (relacionados à hiperviscosidade):
- Dor de cabeça
- Tontura ou vertigem
- Fadiga / astenia
- Turvação visual ou escotomas
- Vermelhidão facial (plethora)
- Zumbido (tinnitus)
- Dificuldade de concentração
Sintomas vasomotores e microcirculatórios:
- Eritromelalgia (dor em queimação em mãos/pés associada a rubor e calor local)
- Parestesias
- Fenômeno de Raynaud (menos comum)
O reconhecimento das alterações no sangue pode guiar intervenções médicas precisas.
Sintoma clássico sugestivo de doença mieloproliferativa:
- Prurido aquagênico (coceira intensa após contato com água quente), altamente sugestivo de Policitemia Vera
Manifestações trombóticas (principais complicações):
- Trombose venosa profunda
- Tromboembolismo pulmonar
- Eventos arteriais: AVC, infarto agudo do miocárdio
- Tromboses atípicas (ex: veia porta, veia esplênica – particularmente em PV)
Outros achados clínicos:
- Aumento do baço (mais comum na policitemia vera)
- Suor noturna
- Perda de peso (menos frequente, mas possível em doença clonal)
Sinais de alerta:
- Falta de ar
- Dor torácica
- Déficits neurológicos focais
- Sangramentos (epistaxe, gengivorragia — por disfunção plaquetária associada)
Possíveis causas
- Tabagismo
- Doenças pulmonares
- Desidratação
- Doenças da medula óssea (como policitemia vera)

3. Leucocitose (aumento dos leucócitos)
Os leucócitos defendem o organismo.
As alterações nos leucócitos refletem tanto respostas normais do sistema imune quanto processos de doenças primárias da medula óssea.
A interpretação deve integrar contagem total, diferencial leucocitário e contexto clínico.
A leucocitose em adultos é quando ocorre um aumento dos leucócitos no hemograma Geralmente >11.000/mm³
Os leucócitos são células de defesa do nosso corpo e apresentam várias patentes e subtipos de soldados que tem funções diferentes que garantem o bom funcionamento do organismos.
Principais linhagens:
- Neutrófilos
- Linfócitos
- Monócitos
- Eosinófilos
- Basófilos
Muitas alterações no sangue são temporárias.
Elas acontecem durante:
- Infecções bacterianas
- Infecções virais
- Processos inflamatórios
Exemplo:
- Neutrófilos altos → infecção bacteriana
- Linfócitos altos → infecção viral
Essas alterações costumam normalizar após a recuperação.
3.1 Neutrofilia
Principais causas:
- Infecções bacterianas agudas
- Inflamação (ex: necrose tecidual, IAM)
- Uso de corticoides
- Estresse fisiológico
- Neoplasias mieloproliferativas (ex: Leucemia Mieloide Crônica)
Achados associados:
- Desvio à esquerda (aumento de bastonetes, metamielócitos)
- Granulações tóxicas, corpúsculos de Döhle
3.2 Linfocitose
Causas:
- Infecções virais (EBV, CMV)
- Coqueluche
- Doenças linfoproliferativas (ex: Leucemia Linfocítica Crônica)
Achados:
- Linfócitos atípicos (ex: mononucleose)
3.3 Eosinofilia
Definição:
500 eosinófilos/mm³
Causas:
- Parasitoses (especialmente helmintos)
- Doenças alérgicas (asma, dermatite)
- Doenças autoimunes
- Neoplasias (síndromes hipereosinofílicas)
3.4 Basofilia
- Rara
- Fortemente associada a doenças mieloproliferativas, especialmente Leucemia Mieloide Crônica
3.5 Monocitose
Causas:
- Infecções crônicas (tuberculose, endocardite)
- Doenças inflamatórias
- Neoplasias hematológicas
Causas comuns:
- Infecções
- Inflamações
- Estresse físico
- Uso de medicamentos
Mas também pode indicar doenças mais sérias.
Por exemplo, a leucemia linfocítica crônica é caracterizada por aumento de linfócitos no sangue, geralmente acima de 5 x 10⁹/L, com confirmação por exames específicos como imunofenotipagem .
4. Leucopenia (diminuição dos leucócitos)
Geralmente <4.000/mm³
Pode ocorrer em:
- Infecções virais
- Doenças autoimunes
- Problemas da medula óssea
⚠️ Quando suspeitar de doenças mais graves?
Alterações persistentes podem indicar:
- Leucemias
- Linfomas
- Outras doenças hematológicas
4.1 Neutropenia
Classificação:
- Leve: 1.000–1.500/mm³
- Moderada: 500–1.000/mm³
- Grave: <500/mm³
Causas:
- Quimioterapia
- Infecções virais
- Drogas (dipirona, anticonvulsivantes)
- Doenças autoimunes
- Aplasia medular
Relevância clínica:
- Alto risco de infecção bacteriana grave quando <500/mm³
3.2 Linfopenia
Causas:
- Uso de corticoides
- Infecções virais (ex: HIV)
- Imunodeficiências
- Doenças sistêmicas graves
⚠️ Alterações que podem indicar câncer do sangue
Nem toda alteração é câncer.
Mas alguns sinais exigem atenção.
Sinais de alerta:
- Alterações persistentes no hemograma
- Queda de várias células ao mesmo tempo
- Linfonodos aumentados
- Perda de peso sem explicação
- Sudorese noturna
Doenças como:
- Leucemias
- Linfomas
- Mieloma múltiplo
Podem se manifestar inicialmente apenas por alterações no sangue.
Estudos mostram que, em linfomas como o de Hodgkin, o tratamento deve equilibrar eficácia e risco de efeitos tardios, incluindo novas neoplasias .
Blastos circulantes
É uma célula jovem que não estava pronta para sair da medula óssea e não deveria estar circulando no sangue ainda.
- Sugestivos de leucemia aguda (ex: Leucemia Aguda)
🧭 Quando procurar um hematologista
Você deve procurar um especialista se:
- O exame estiver alterado de forma persistente
- Existirem sintomas associados
- Houver histórico familiar de doenças hematológicas
O hematologista pode solicitar:
- Exames complementares
- Avaliação da medula óssea
- Testes genéticos
Isso permite um diagnóstico preciso.
A dra Lessandra tem uma experiência ampla em Doenças hematológicas malignas, pois trabalhou por muito tempo no Hospital de Câncer Araújo Jorge em Goiânia, serviço de referência de oncohematologia do estado de Goiás pelo SUS , que concentra um grande número de pacientes com diversos tipos de cânceres hematológicos.
Leucemias agudas, crônicas e complicações De linfomas e mieloma múltiplo é o dia dia da enfermaria do Hospital, casos dos mais raros aos mais comuns passam todos os dias pela mão da dra Lessandra.
Essa experiência faz toda diferença no atendimento de um paciente com câncer, pois permite uma visão experiente e ampla do paciente. Quanto maior o atendimento daquela doença, mais o profissional tem habilidade de lidar com a doença.

5. Plaquetose ( aumento de plaquetas)
As plaquetas funcionam atuando como um tampão, uma rede que ajuda na coagulação do sangue
Seu aumento ou redução podem impactar no processo de coagulação natural e aumentar risco de sangramento ou trombose.
Plaquetose ocorre quando os valores de plaquetas estão Acima de 450.000/mm³
Causas:
Por uma resposta do corpo a algo (Adaptativa/ reacional)– mais comum
- Infecção
- Inflamação
- Deficiência de ferro
- Pós-cirurgia / pós-esplenectomia
Primária (clonal) – problema na fábrica (medula óssea)
- Trombocitemia Essencial
- Outras síndromes mieloproliferativas (JAK2, CALR, MPL)
Manifestações clínicas
Trombose:
- AVC
- Infarto
- Trombose venosa
Microvasculares:
- Eritromelalgia
- Cefaleia
- Distúrbios visuais
1. Conceitos fundamentais
- Plaquetas normais: 150.000–450.000/mm³
- Funções principais:
- Hemostasia primária (adesão, ativação, agregação)
- Interação com coagulação (fator V, fosfolipídios)
6. Plaquetopenia (↓ plaquetas)
Abaixo de 150.000/mm³, mas valores entre 100.000 e 150.000 nem sempre são anormais.
Podem ocorrer por:
Produção diminuída (medular)
- Aplasia medular
- Infiltração (leucemias, linfomas, metástases)
- Deficiência de B12/folato
- Síndromes mielodisplásicas
Destruição periférica aumentada
Imune:
- Púrpura Trombocitopênica Imune
- Lúpus eritematoso sistêmico
- Drogas (heparina → HIT)
Não imune:
- Coagulação Intravascular Disseminada
- Púrpura Trombocitopênica Trombótica
- Síndrome hemolítico-urêmica
Sequestro pelo baço
- Aumento do baço (cirrose, doenças hematológicas)
Dilucional
- Transfusões de sangue em grande quantidade
Manifestações clínicas
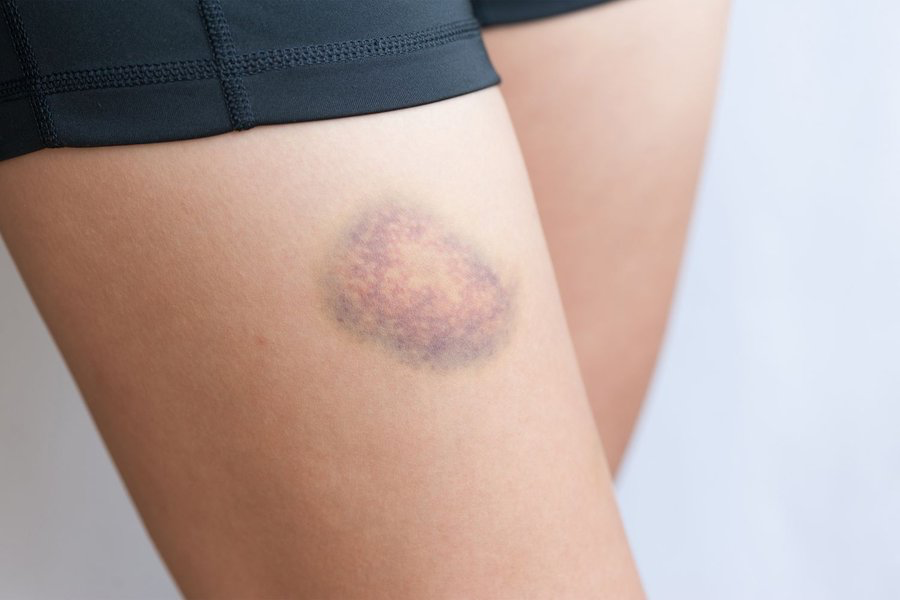
- Petéquias – manchas em pontos vermelhos pela pele
- Equimoses – manchas arroxeadas na pele
- Sangramento do nariz
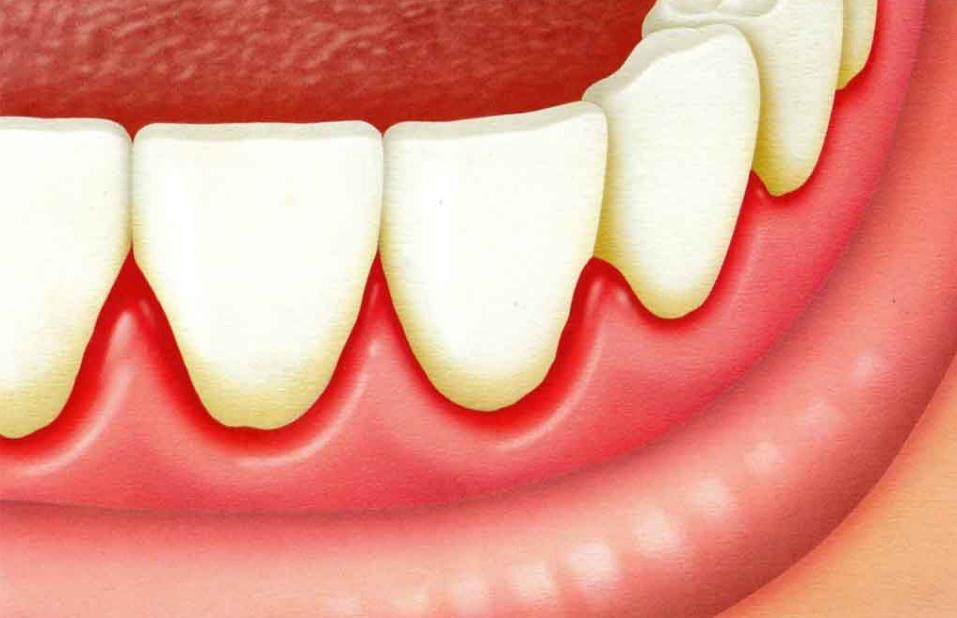
- Sangramento da gengiva
- Sangramento menstrual anormal
Sinais de gravidade:
- Sangramento gastrointestinal
- Hematúria
- Hemorragia intracraniana (risco ↑ <10.000–20.000/mm³)
Padrões clínicos importantes
Trombocitopenia + coagulopatia → Coagulação Intravascular Disseminada
Trombocitopenia isolada → pensar em Púrpura Trombocitopênica Imune
Trombocitopenia + anemia hemolítica + esquizócitos → Púrpura Trombocitopênica Trombótica
7. Aumento de proteínas clonais
As proteínas clonais, também chamadas de proteína monoclonal, componente M ou pico monoclonal são anticorpos ou imunoglobulinas produzidas por um único grupo de células do sistema imune.
Essas células geralmente são plasmócitos, que vivem na medula óssea e produzem anticorpos para defender o corpo contra infecções.
Quando um grupo de plasmócitos passa a se multiplicar de forma anormal, ele pode produzir sempre o mesmo tipo de anticorpo. Esse anticorpo “repetido” aparece nos exames como uma proteína clonal.
Nem todo aumento de proteína clonal significa câncer. Muitas pessoas descobrem essa alteração por acaso, em exames de rotina. Em alguns casos, trata-se de uma condição chamada gamopatia monoclonal de significado indeterminado, conhecida pela sigla MGUS.
Por outro lado, em algumas situações, o aumento de proteína clonal pode estar relacionado a doenças hematológicas, como mieloma múltiplo, mieloma indolente, plasmocitoma, amiloidose AL ou alguns linfomas.
Por isso, o mais importante não é apenas saber se existe proteína clonal, mas entender qual é o tipo, qual é a quantidade e se há sinais de lesão em órgãos.
Como isso vem alterado em um exame de sangue?
A proteína clonal aumenta quando existe uma população de células produzindo anticorpos de forma repetitiva e descontrolada.
Na maioria das vezes, essa alteração vem de plasmócitos. Eles podem produzir imunoglobulinas completas, como IgG, IgA ou IgM, ou apenas partes do anticorpo, chamadas de cadeias leves kappa ou lambda.
Os exames que se alteram são:
- Eletroforese de proteínas séricas ou de urina
- Imunofixação sérica ou de urina
- Dosagem de imunoglobulinas ( IGA, IGG, IGM)
- Cadeia leve livre
- Proteína total e frações
MGUS: quando a proteína clonal aparece sem doença ativa
A MGUS é uma condição relativamente comum, especialmente em pessoas acima dos 50 anos.
Nela, existe uma proteína monoclonal detectável, mas a pessoa não apresenta sinais de mieloma ou outra doença hematológica ativa.
Em geral, a MGUS não causa sintomas. Ela costuma ser encontrada durante investigação de anemia, alteração de proteínas totais, dor óssea, alteração renal, neuropatia ou exames de rotina.
A MGUS precisa de acompanhamento porque pode, em uma pequena parcela dos casos, evoluir para doenças como mieloma múltiplo, amiloidose AL, macroglobulinemia de Waldenström ou linfomas, dependendo do tipo de proteína clonal.
O risco de progressão não é igual para todos. Ele depende de fatores como:
- Quantidade da proteína monoclonal.
- Tipo da imunoglobulina.
- Relação entre cadeias leves kappa e lambda.
- Presença de imunoglobulinas normais reduzidas.
- Alterações no hemograma, cálcio, rim ou ossos.
Por isso, duas pessoas com “proteína clonal aumentada” podem ter riscos muito diferentes.
Quando pensar em mieloma múltiplo?
O mieloma múltiplo é uma doença da medula óssea causada pela proliferação anormal de plasmócitos.
Ele pode produzir proteína monoclonal no sangue, na urina ou apenas cadeias leves livres.
O diagnóstico não depende apenas do valor da proteína clonal. É necessário avaliar se há sinais de doença ativa.
Os sinais clássicos são conhecidos pela sigla CRAB:
- C: cálcio alto no sangue.
- R: alteração renal.
- A: anemia.
- B: lesões ósseas.
Além desses sinais, critérios mais modernos incluem alguns marcadores de alto risco, como plasmócitos muito elevados na medula, relação de cadeias leves muito alterada ou lesões focais na ressonância. Esses critérios permitem diagnosticar mieloma antes de ocorrer dano irreversível em alguns pacientes. (International Myeloma Foundation)
Sintomas que merecem atenção incluem dor óssea persistente, fraturas sem trauma importante, cansaço intenso, infecções de repetição, perda de peso, sede excessiva, urina espumosa ou piora da função renal.
Saiba mais sobre isso em
https://lessandrabazihematologia.com/o-que-e-mieloma-multiplo/
Quais sinais exigem avaliação rápida?
Alguns achados merecem atenção mais urgente.
Procure avaliação com hematologista se houver proteína clonal associada a:
- Anemia sem explicação.
- Creatinina elevada ou piora renal.
- Cálcio alto.
- Dor óssea persistente.
- Fratura espontânea.
- Perda de peso.
- Infecções frequentes.
- Neuropatia (alterações de sensibilidade da pele)
- Inchaço nas pernas.
- Urina espumosa.
- Falta de ar sem causa clara.
- Aumento progressivo da proteína monoclonal.
Esses sinais não confirmam mieloma, mas indicam que a investigação não deve ser adiada.
Como é feito o acompanhamento da proteína aumentada?
O acompanhamento depende do risco inicial.
Em casos de baixo risco, os exames podem ser repetidos em intervalos maiores. Em casos de maior risco, o controle costuma ser mais próximo.
Durante o seguimento, o hematologista observa:
- Se o componente monoclonal aumentou.
- Se a relação kappa/lambda piorou.
- Se apareceu anemia.
- Se houve alteração da função renal.
- Se o cálcio subiu.
- Se surgiram sintomas ósseos.
- Se há sinais de amiloidose ou outra doença associada.
O objetivo é detectar precocemente qualquer mudança relevante, sem tratar desnecessariamente quem está estável.
8. Ferritina Alta
A ferritina é uma proteína que armazena ferro no organismo.
Ela funciona como um “estoque” de ferro, principalmente no fígado, medula óssea e baço.
Por isso, quando a ferritina está alta, nem sempre significa excesso de ferro — pode indicar inflamação.
Principais causas de ferritina alta
As causas mais comuns são:
- Inflamação ou infecção (mais frequente)
- Doenças do fígado (como esteatose hepática)
- Síndrome metabólica (obesidade, diabetes)
- Consumo de álcool
- Doenças hematológicas
- Hemocromatose (excesso hereditário de ferro)
Importante: ferritina alta isolada não confirma sobrecarga de ferro.

Quando pensar em excesso de ferro?
A suspeita de excesso de ferro aumenta quando há:
- Ferritina elevada + saturação de transferrina alta
- Histórico familiar
- Alterações hepáticas
- Sintomas como cansaço, dor articular ou escurecimento da pele
A hemocromatose é a principal causa hereditária.
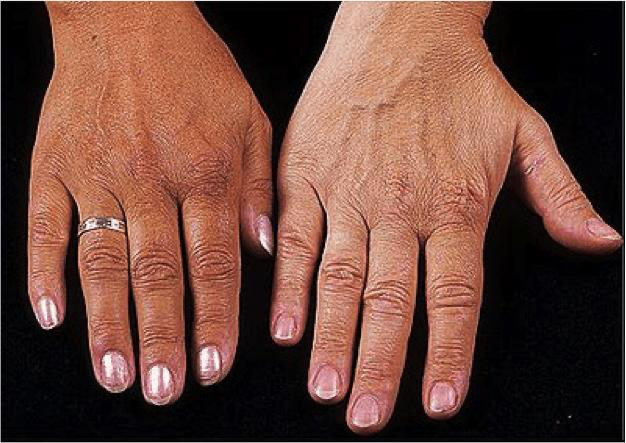
Sintomas
Muitas pessoas não têm sintomas.
Quando presentes, podem incluir:
- Cansaço
- Dor nas articulações
- Dor abdominal
- Alterações no fígado
Os sintomas dependem da causa, não apenas da ferritina.

Quais exames avaliar?
A investigação geralmente inclui:
- Ferritina
- Ferro sérico
- Saturação de transferrina
- Função hepática
- Hemograma
- Em alguns casos, teste genético
9. Doenças Hereditárias do sangue
O que são doenças hematológicas hereditárias?
As doenças hereditárias do sangue são condições causadas por alterações genéticas transmitidas dos pais para os filhos.
Essas alterações afetam a produção, estrutura ou função das células sanguíneas, incluindo:
- Hemácias (glóbulos vermelhos)
- Leucócitos (glóbulos brancos)
- Plaquetas
- Proteínas do sangue, como fatores de coagulação
Algumas dessas doenças aparecem na infância. Outras podem se manifestar apenas na vida adulta.
Principais tipos de doenças hereditárias do sangue
As doenças hereditárias mais comuns na hematologia incluem:
Hemoglobinopatias
Afetam a hemoglobina (proteína que transporta oxigênio).
- Anemia falciforme
- Talassemias
Podem causar anemia, dor, icterícia e complicações orgânicas.

Coagulopatias hereditárias
Afetam a coagulação do sangue.
- Hemofilia A e B
- Doença de von Willebrand
Levam a sangramentos frequentes, hematomas e dificuldade de coagular.

Doenças hereditárias das células sanguíneas
Alteram a estrutura ou produção das células.
- Esferocitose hereditária
- Deficiência de G6PD
Podem causar anemia, icterícia e destruição precoce das hemácias.
Principais sintomas
Os sintomas variam conforme a doença, mas os mais comuns incluem:
- Cansaço e fraqueza (anemia)
- Palidez ou icterícia
- Sangramentos frequentes
- Hematomas fáceis
- Dor óssea (especialmente na anemia falciforme)
- Infecções recorrentes
Alguns pacientes podem ser assintomáticos por anos.
Diagnóstico
O diagnóstico envolve exames específicos:
- Hemograma completo
- Eletroforese de hemoglobina
- Testes de coagulação
- Dosagens enzimáticas (ex: G6PD)
- Testes genéticos
O diagnóstico precoce é essencial para prevenir complicações.
Tratamento e acompanhamento
O tratamento depende da doença e da gravidade.
Pode incluir:
- Acompanhamento regular
- Transfusões de sangue
- Medicamentos específicos
- Reposição de fatores de coagulação
- Terapias modernas (como terapia gênica, em alguns casos)
Nem todas as doenças têm cura, mas muitas podem ser controladas com qualidade de vida.
O papel do hematologista
A hematologia é a especialidade médica responsável pelo estudo do sangue, da medula óssea e dos órgãos relacionados, como linfonodos e baço.
As doenças hereditárias do sangue afetam exatamente esses componentes.
Por isso, o hematologista é o especialista mais indicado para avaliá-las.
As doenças hereditárias hematológicas alteram:
- A produção das células sanguíneas
- A estrutura (como na anemia falciforme)
- A função (como na hemofilia)
Isso exige conhecimento específico sobre:
- Hemoglobina
- Coagulação
- Medula óssea
- Metabolismo do ferro
Esses são temas centrais da hematologia.
10. Deficiência de Nutrientes do sangue
A deficiência de nutrientes do sangue ocorre quando faltam elementos essenciais para a produção normal das células sanguíneas.
Os principais nutrientes envolvidos são:
- Ferro
- Vitamina B12
- Ácido fólico
Esses componentes são fundamentais para a formação das hemácias.
Principais causas
As causas mais comuns incluem:
- Alimentação inadequada
- Má absorção intestinal
- Perda de sangue (menstruação, sangramentos digestivos)
- Cirurgias gástricas
- Doenças crônicas
Cada nutriente tem causas específicas, mas muitas vezes os fatores se combinam.
Principais tipos
- Deficiência de ferro: causa anemia ferropriva (a mais comum)
- Deficiência de vitamina B12: causa anemia megaloblástica e alterações neurológicas
- Deficiência de ácido fólico: também causa anemia megaloblástica
Sintomas
Os sintomas mais frequentes são:
- Cansaço e fraqueza
- Palidez
- Falta de ar aos esforços
- Queda de cabelo
- Tontura
Na deficiência de B12, pode haver:
- Formigamento
- Alterações de memória
Diagnóstico
O diagnóstico é feito com exames de sangue, como:
- Hemograma
- Ferro e ferritina
- Vitamina B12
- Ácido fólico
A avaliação da causa é essencial para o tratamento correto.
Tratamento
O tratamento depende do nutriente em falta:
- Reposição de ferro (oral ou venosa)
- Suplementação de vitamina B12
- Reposição de ácido fólico
Além disso, é importante tratar a causa da deficiência.
